Drépanocytose : qu’est-ce que c’est ?
Egalement appelée anémie à hématies falciformes, la drépanocytose 1ère maladie génétique est une maladie du sang, et plus particulièrement de l’hémoglobine. Les globules rouges sont déformés et ont du mal à circuler dans le sang et peuvent parfois se bloquer dans les vaisseaux sanguins. Cette maladie est apparue indépendamment en Afrique et en Inde. On la rencontre aussi en Italie du Sud, en Grèce, dans le Proche-Orient, aux Antilles et au Brésil.
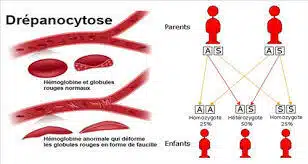
La drépanocytose est une maladie génétique héréditaire (de transmission autosomique récessive). En claire, la maladie est transmise par les deux parents, elle n’est bien entendu pas contagieuse. Pour être malade, il faut que l’enfant reçoive de chacun de ces deux parents un allèle muté du gène régissant la structure de l’hémoglobine, la protéine qui assure le transport de l’oxygène dans le sang. S’il n’en reçoit qu’un, il ne développera pas la maladie, mais pourra la transmettre s’il a un enfant avec une personne dans le même cas que lui. Deux « porteurs sains » ont alors une chance sur quatre d’avoir ensemble un enfant malade.

La drépanocytose homozygote
C’est la forme la plus grave. Elle signifie que les deux gènes sont mutés. Elle se manifeste avant l’âge de deux ans, entre 12 et 18 mois et se caractérise par :
- Un ictère (ou jaunisse) ;
- Un teint pâle ;
- Des douleurs abdominales ;
- Une anémie ;
- Une sensibilité aux infections.
En France, plus de 3000 personnes sont homozygotes.
La drépanocytose : 1ère maladie génétique hétérozygote
La forme hétérozygote ne se manifeste pas. En effet, la personne est porteuse de la maladie sur un seul gène. La personne peut donner naissance à un enfant drépanocytaire si l’autre parent est également porteur du gène.
Les symptômes de la drépanocytose
Dans sa forme homozygote, la drépanocytose se traduit chez l’enfant de 12-18 mois par :
- Un ictère ;
- Une pâleur ;
- Un gros foie ;
- Une grosse rate.
Des crises douloureuses abdominales et des douleurs des membres sont caractéristiques.
Parfois le médecin évoque une crise de R.A.A. (rhumatisme articulaire aigu) ou une appendicite.
D‘autres symptômes sont moins évocateurs :
- Infections respiratoires à répétition ;
- Convulsions ;
- Coma ;
- Paralysies ;
- Insuffisance cardiaque ;
- Hématurie.
L’enfant atteint d’un syndrome drépanocytaire majeur est très exposé aux infections banales ou sévères : pneumopathies, méningites, septicémies, ostéomyélites etc. Ces infections sont sévères notamment chez les enfants drépanocytaires de moins de 5 ans.
Elles provoquent également des complications propres à la drépanocytose :
- Aggravation de l’anémie (pâleur, asthénie, gêne respiratoire, ictère) ;
- Les accidents vasculaires cérébraux (AVC) sont également communs chez les drépanocytaires, surtout chez les enfants. Ces AVC se manifestent de façon très variable (paralysie, maux de tête, aphasie, trouble de l’équilibre…) et sont généralement transitoires. Dans certains cas, ils laissent toutefois de graves séquelles intellectuelles et/ou motrices.
- Crises brutales de déglobulisation (aplasie médullaire transitoire) ;
- Crises douloureuses…
La séquestration splénique aiguë se traduit chez un enfant de moins de 5 ans par une anémie aiguë avec une énorme rate d’apparition brutale. Une transfusion s’impose d’extrême urgence.
Diagnostic de la drépanocytose
Pour établir le diagnostic de la maladie, le médecin préconise 3 examens de référence :
- L’ électrophorèse de l’hémoglobine permet le diagnostic ;
- Le frottis sanguin permet d’observer des globules rouges en forme de faucille ;
- La NFS (numération de la formule sanguine) montre un taux d’hémoglobine entre 7 et 9 g/dl.
Traitement de la drépanocytose
On ne sait pas guérir la drépanocytose, mais on peut en soulager les douleurs en période de crise, prévenir le risque d’infections graves, prévenir et prendre en charge les complications. Il existe plusieurs types de traitements en fonction de la gravité de la maladie et de la façon dont elle se manifeste :
- Les transfusions se discutent pour des taux d’hémoglobine inférieurs à 7 g/dl en utilisant des concentrés érythrocytaires phénotypés et filtrés ;
- Le maintien d’une bonne hydratation est primordial ;
- Les antalgiques sont adaptés à l’intensité des douleurs: paracétamol, nalbuphine (Nubain) etc ;
- Les antibiotiques sont fonction des localisations et des germes (pneumocoques, hémophilus, salmonelles, mycoplasmes, staphylocoques…) ;
- En cas de falciformation: anticoagulants, anti-agrégants, vasodilatateurs, oxygène hyperbare etc ;
- Bien qu’il ne s’agisse pas d’un traitement curatif, Exjade (chélateur du fer) permet d’améliorer la qualité de vie des patients. Il élimine l’excès de fer stocké dans le foie et la rate suite aux transfusions multiples et de ce fait, diminue les douleurs abdominales et les besoins transfusionnels ;
- Une prise quotidienne d’acide folique (vitamine B9) permet de limiter certaines aggravations de l’anémie ;
- Réservé aux formes très sévères, le seul traitement curatif est la greffe de moelle osseuse.
[eventer_list status= »monthly » month_filter= »1″ type= »1″ filters= »category » calview= »yearly,monthly,weekly,daily,today,date_range » featured= »1″]